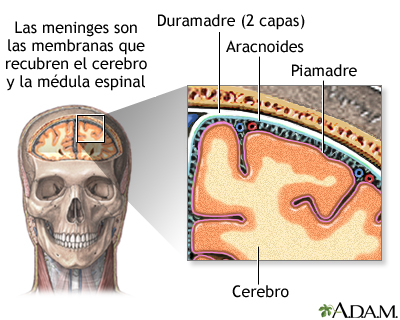
Tipos De Meningitis.
TIPOS DE MENINGITIS
Hay dos formas principales de meningitis: meningitis bacteriana, y meningitis viral. La meningitis bacteriana es menos frecuente, pero suele tener consecuencias más serias para la salud. La meningitis bacteriana es mortal en 1 de cada 10 casos, y 1 de cada 7 supervivientes queda con una incapacidad severa causada por lesión cerebral. Dentro de la meningitis bacteriana se encuentran: La meningitis Meningocócica, neumocócica, neonatal, estafilocócica, meningitis por H. Influenzae, meningoencefalitis bacteriana, meningitis granulomatosa, etc. Hasta hace unos años, como podemos apreciar, la meningitis Meningocócica, se encontraba en la clasificación de la meningitis bacteriana, sin embargo, hoy en día es tan peligrosa que se le considera como un nuevo tipo de meningitis.
MENINGITIS VIRAL.
La meningitis viral es una condición común, raramente fatal generalmente causada por ciertos virus. Afortunadamente, la mayoría de las personas expuestas a estos virus no experimentan síntomas o síntomas leves sin meningitis. La meningitis viral es causada, como su nombre lo dice, por virus, particularmente enterovirus y virus patógenos.
SÍNTOMAS.
Las principales manifestaciones clínicas de la inflamación de las meninges son: cefalalgia, rigidez en la nuca y alteraciones en la función del sistema nervioso central. Las elevaciones de la temperatura pueden ser extremas, en ocasiones hasta 41º o más durante breves espacios de tiempo, la cefalalgia es generalizada y persistente, más intensa que otras experimentadas por el paciente. Se observa resistencia a la dorsiflexión del cuello, debido a espasmos de los músculos cervicales y torácicos superiores paraespinales, como consecuencia secundaria de la inflamación de las meninges. Es necesario distinguir cuidadosamente entre la verdadera rigidez de la nuca, indicadora de una infección de las meninges por sí misma y el meningismo, es decir, la dorsiflexión o rotación de la cabeza dolorosa o difícil.
DIAGNÓSTICO.
La meningitis puede detectarse mediante un proceso llamado punción lumbar que consiste en extraer líquido cefalorraquídeo de la columna vertebral.
Es necesario que se tomen las medidas pertinentes para realizar una punción lumbar exitosa, estas normas y las anormalidades que pueden presentarse en el líquido cefalorraquídeo fueron descritas en el apartado 3.6.3 y debe de tomarse en cuenta para la valoración de un paciente con riesgo de meningitis, ya que de no realizarse correctamente la punción lumbar o de que se haga fuera de tiempo, la extracción súbita de líquido cefalorraquídeo sometido a presión también causa desplazamiento del cerebro, y produce hernia transtentorial de algunas porciones de los hemisferios cerebrales hacia la fosa posterior. La hernia transtentorial o del agujero occipital, constituye una urgencia extrema y requiere rápida descompresión quirúrgica para salvar al paciente.
TRATAMIENTO.
Para el tratamiento de la meningitis se utiliza la ampicilina o alguno de sus derivados, por desgracia los virus que causan la meningitis han aumentado su resistencia los últimos años, y es por esto que se comenzaron a utilizar sulfonamidas, o bien, combinan la ampicilina con cloranfenicol.
Para pacientes que son alérgicos a la penicilina, ampicilina y sus derivados, se sustituye por cloranfenicol. El tratamiento de la meningitis viral es sintomático. Se administra tratamiento de apoyo y el pronóstico es excelente; por lo general, la recuperación clínica es total y la tasa de mortalidad es baja. En ocasiones se presentan complicaciones, aunque por lo general son de índole muy leve que con el tiempo desaparecen.
MENINGITIS BACTERIANA.
La meningitis bacteriana es quizás una de las más claras emergencias de todas las enfermedades infecciosas puesto que el tratamiento tardío o inadecuado incrementa el riesgo de muerte o de morbilidad neurológica en aquellos que sobreviven. La meningitis bacteriana es más frecuente en las edades extremas y entre los inmunodeprimidos, pero puede ocurrir en cualquier grupo de edad.
Los principales causantes de la meningitis bacteriana son los meningococos que se han relacionado históricamente con varias epidemias mundiales de inflamación de las leptomeninges, ocurridas a lo largo de los siglos. Desde el descubrimiento de la “fiebre cefalorraquídea” que es una enfermedad contagiosa y a menudo mortal, a principios de siglo pasado, la ocurrencia de cualquier caso aislado de “meningitis espinal” provoca invariablemente, tanto entre los pacientes como entre los médicos, un temor que raya en el pánico.
En los niños mayores de dos meses de edad hasta cinco años aproximadamente, la meningitis resulta casi siempre de la diseminación hematógeno o metastática de los microorganismos que colonizan la bucofaringe. Los tres microorganismos que con mayor frecuencia causan meningitis en pacientes de ese grupo de edad son: Haemophilus influenzae tipo b, Streptococcus pneumoniae y Neisseria meningitidis. Algunos estudios, en los que se demostró que las ratas lactantes cuyos componentes
SÍNTOMAS.
En niños mayores y adultos se presenta con fiebre elevada, dolor de cabeza intenso, vómitos en proyectil (vómitos de aparición brusca no precedidos por nauseas), somnolencia y confusión mental, molestias con la luz (fotofobia), rigidez en el cuello a la altura de la nuca y cansancio marcado. En los lactantes y más pequeños se puede presentar con irritabilidad, inquietud, somnolencia y rechazo del alimento, o convulsiones.
Un niño mayor con una meningitis bacteriana presenta dolor de cabeza, vómitos y fiebre generalmente elevada. En estas primeras horas puede ser indistinguible de un proceso gripal. En pocas horas, el estado del niño empeora de manera llamativa (decaimiento, tendencia al sueño), además de persistir los síntomas iniciales. En ocasiones aparecen manchas en la piel.
DIAGNOSTICO Y TRATAMIENTO.
El principal problema en cuanto al tratamiento de la meningitis bacteriana aguda es un rápido diagnóstico y la inmediata institución de una terapéutica antibiótica eficaz. El objetivo principal del tratamiento es eliminar la infección tan rápido como sea posible, con la esperanza de disminuir al mínimo los mayores daños al tejido nervioso.
No existe ninguna razón que justifique un retraso de más de 30 a 60 minutos, después de que un médico se percató de que su paciente padece meningitis bacteriana, para iniciar la terapéutica antimicrobiana específica. El hecho de que no pueda practicarse la punción lumbar en ciertos casos, para confirmar el diagnóstico provisional de meningitis bacteriana, no debe retrasar el tratamiento por más tiempo del que requiere para la administración de insulina, ante la imposibilidad de establecer los niveles de glucosa en la sangre, en el caso de un paciente con sospecha de acidosis o coma diabéticos.
MENINGITIS MENINGOCÓCICA.
La meningitis meningocócica es una infección bacteriana grave de las membranas que rodean el cerebro y la médula espinal. Puede causar importantes daños cerebrales y es mortal en el 50% de los casos no tratados.
Hay diferentes bacterias causantes de meningitis. Neisseria meningitidis es una de ellas, y puede causar grandes epidemias. La enfermedad meningocócica se describió por vez primera en 1805, en un brote que asoló Ginebra (Suiza). El agente causal, N. meningitidis (meningococo), se identificó en 1887.
Se han identificado 12 serogrupos de N. meningitidis, cinco de los cuales (A, B, C, W135 y X) pueden causar epidemias. La distribución geográfica y el potencial epidémico varían según el serogrupo.
La mayoría de los casos de meningitis meningocócica se presenta en niños y adolescentes. El meningococo es la causa más común de meningitis bacteriana en niños y la segunda en adultos.
SÍNTOMAS.
Los síntomas por lo regular aparecen rápidamente y pueden abarcar:
• Fiebre y escalofríos
• Cambios en el estado mental
• Náuseas y vómitos
• Áreas de color púrpura, similares a hematomas
• Erupción, pequeñas manchas rojas en la piel (petequias)
• Sensibilidad a la luz (fotofobia)
• Dolor de cabeza intenso
• Rigidez en el cuello (meningismo)
Otros síntomas que pueden ocurrir con esta enfermedad:
• Agitación
• Fontanelas abultadas
• Disminución del estado de conciencia
• Alimentación deficiente o irritabilidad en los niños
• Postura inusual con la cabeza y el cuello arqueados hacia atrás (opistótonos)
DIAGNÓSTICO Y TRATAMIENTO.
Para detectar la meningitis menincogócica, es necesario realizar pruebas de laboratorio primeramente, pues se necesita determinar si Neisseria Meningitidis está presente, si al realizarse estudios de laboratorio y el examen físico, no se encuentra nada anormal y los síntomas persisten, se debe realizar una punción lumbar.
El diagnóstico inicial de la meningitis meningocócica puede establecerse a partir de la exploración física, seguida de una punción lumbar que muestra un líquido cefalorraquídeo (LCR) purulento. A veces se puede observar la bacteria en el examen microscópico del LCR.
La enfermedad meningocócica puede ser mortal y debe considerarse siempre como una urgencia médica. Hay que ingresar al paciente en un hospital o centro de salud, aunque no es necesario aislarlo. El tratamiento antibiótico apropiado debe comenzar lo antes posible, de preferencia después de la punción lumbar, siempre que esta se pueda practicar inmediatamente. El inicio del tratamiento antes de la punción puede dificultar el crecimiento de la bacteria en el cultivo de LCR y la confirmación del diagnóstico.
Se pueden utilizar diferentes antibióticos, como la penicilina, ampicilina, cloranfenicol y ceftriaxona. En condiciones epidémicas en zonas de África con escasos recursos e infraestructura sanitaria deficiente los fármacos de elección son el cloranfenicol oleoso o la ceftriaxona, pues se ha demostrado la eficacia de una dosis única frente a la meningitis meningocócica.